Hérnia discal é a herniação do núcleo pulposo através do anel fibroso, constituindo-se como uma das principais causas de dor lombar (CECIL, 1992). Quando há uma herniação medial, envolve a medula espinhal diretamente, pode haver pouca ou nenhuma dor, ou dor na distribuição radicular bilateral. Sendo que, em muitas vezes, as dores são sentidas em local distantes da herniação do disco (CECIL, 1992).
A hérnia de disco surge como resultado de diversos pequenos traumas na coluna que vão, com o passar do tempo, lesando as estruturas do disco intervertebral, ou pode acontecer como conseqüência de um trauma severo sobre a coluna. A hérnia de disco surge quando o núcleo do disco intervertebral migra de seu local, no centro do disco para a periferia, em direção ao canal medular ou nos espaços por onde saem as raízes nervosas, levando à compressão das raízes nervosas.
Um disco é uma estrutura colocada entre duas vértebras. O disco possui uma área central gelatinosa (núcleo pulposo) circundada por um anel, que mantém esse núcleo no seu interior. O núcleo gelatinoso funciona como um amortecedor. Devido a fatores como seu envelhecimento (degeneração), o anel às vezes se rompe e permite a saída de parte do núcleo. Esse material gelatinoso comprime a raiz nervosa e provoca os sintomas de uma hérnia (de disco).
Existem, normalmente, 31 pares de raízes nervosas que saem da coluna e se distribuem para todo o corpo. O maior nervo do corpo humano (nervo ciático) é formado por cinco dessas raízes. Quando uma delas é comprimida pela hérnia, ocorre dor e outros sintomas.
A maioria das hérnias ocorre na região lombar (perto da cintura), mas também existem hérnias da região torácica e cervical (pescoço).
Sintomas de uma Hérnia de Disco Lombar
Localização da dor Lombar
É geralmente entre L4 e L5 e entre L5 e S1 comprimindo as raízes L5 e S1, respectivamente. Mesmo sendo incomum, há herniação L3 e L4. (CECIL, 1992).
Quadro Clínico
A coluna pode manter-se rígida, a curva lordótica lombar normal pode desaparecer, espasmo muscular pode ser proeminente e a dor exacerbar-se na extensão da coluna e ser aliviada em flexão lenta. A parestesia e a perda sensorial com fraqueza motora no miótomo suprido por aquela raiz, além da diminuição ou ausência de reflexos são evidências de distúrbios neurológicos causados pela hérnia discal.
Quando há elevação da perna estendida em decúbito dorsal pode reproduzir dor radicular. Ao elevar a perna contralateral e houver dor espontânea sugere - se hérnia discal. Pode causar a dor durante a palpação sobre o nervo femoral na virilha ou sobre o nervo ciático na panturrilha, coxa ou glúteos. (CECIL, 1992).
Dor na Hérnia Discal
Por ser a dor o sintoma mais comum nesta patologia, a origem exata da dor localizada não é conhecida, mas pode resultar de compressão do nervo sinovertebral. A dor radicular geralmente aparece depois de ataques repetidos de dor localizada e é percebida como aguda, de forma súbita que pode irradiar da coluna ao longo da distribuição inteira da raiz envolvida ou afetar somente uma parte desta raiz. Ambas as dores, localizada e radicular podem ser aliviadas com o repouso e aumenta com as atividades.
As hérnias podem ser assintomáticas, neste caso herniação para o centro dos corpos vertebrais que delimitam o disco (Nódulo de Schmörl). E podem ser sintomáticas, e quando hérnia para dentro do canal vertebral comprimindo terminações e raízes nervosas. Estas dependem da localização, do tamanho, do tipo e do grau de envolvimento radicular.
Algumas fibras desse feixe terminam na substância reticular do tronco cerebral, e a maior parte se encaminha para o tálamo, terminando no complexo centro basal. Deste, os sinais são transmitidos para outras áreas basais do cérebro e para o córtex sensorial somático. Para a dor do tipo rápido ser bem localizada é preciso que os receptores táteis sejam também estimulados.
Paleoespinotalâmico: Sistema que transmite os sinais dolorosos pelas fibras periféricas de dor lenta do tipo C e ocasionalmente do tipo A. Essas fibras nervosas periféricas terminam nas lâminas I e II das pontas dorsais da medula que juntos são chamados de substancias gelatinosas.
Nas próprias pontas dorsais, os sinais passam por um ou mais neurônios internunciais de fibras curtas antes de chegar à lâmina V (células transmissoras T), onde originam axônios longos que se juntam às fibras da via de dor rápida passando pelo lado oposto da medula e se encaminha para o lado ipsio lateral em direção ao cérebro (GUYTON, 1984).
Dores
Receptores da dor e sua estimulação
Os receptores da dor são as terminações livres (pele, periósteo, paredes arteriais,...). A maior parte das fibras dolorosas pode ser excitada por tipos múltiplos de estímulos (frios, alongamento excessivo, calor,...), que são denominados nociceptores mecânicos, térmico e químico.
A dor rápida é evocada por nociceptores mecânicos e térmicos, enquanto que a dor lenta resulta dos três tipos de nociceptores. Esses nociceptores químicos podem ser estimulados por substâncias químicas que têm grande importância no aparecimento da dor do tipo lenta, tais como: bradicinina, serotonina e prostaglandina (aumenta a sensibilidade).
Os receptores da dor não se adaptam ao estímulo nocivo, fazendo com que o indivíduo permaneça alerta ao estímulo lesivo, que provoca a dor durante todo o tempo que ele persiste.(CECIL, 1992).
Vias de transmissão da dor
As terminações nervosas livres utilizam duas vias: para a dor rápida e em pontada e uma via para a dor lenta-crônica.
Os sinais de dor rápida são transmitidos nos nervos periféricos em direção a medula espinhal por fibras de pequeno diâmetro tipo A (rápidas) e a dor lenta por fibras tipo C. Devido a esse duplo sistema, um estímulo doloroso brusco causa uma sensação dolorosa dupla (rápida - em pontada e em queimação).
Após penetrar na medula espinhal através da raiz dorsal, as fibras da dor vão para o feixe de Lissauer, posterior à ponta dorsal da substância cinzenta da medula espinhal, terminando sobre neurônios localizados nas pontas dorsais, onde há dois sistemas para o processamento dos sinais dolorosos que se dirigem para o cérebro por meio de duas vias:
Neoespinotalâmico: As fibras rápidas de dor do tipo A transmitem principalmente os sinais dolorosos mecânicos e térmicos. Elas terminam na lâmina I das pontas dorsais (lâmina marginal), onde excitam os neurônios de segunda ordem, os quais originam longas fibras que cruzam para o lado oposto da medula pela comissura anterior e se dirigem para o cérebro pelas colunas ântero-lateral.
Opiáceos endógenos
Em 1975, descobriu-se que no sistema nervoso central existem receptores para opiáceos endógenos (endorfina, encefalina e substância P) em altas concentrações, especialmente em áreas identificadas por Melzak e Will e em áreas associadas com nocicepção como importantes na inibição dolorosa: tálamo sistema límbico, substância cinzenta periaquedutal e substância gelatinosa, (UMPHRED, 1994).
Como o processo de protusão do disco intervertebral e as rupturas das fibras pressionam as raízes nervosas coluna, isto faz com que o portador de Hérnia de Disco sinta algo na coluna como se estivesse uma faca compreendendo o individuo do pé a coluna vertebral.
O paciente com hérnia discal lombar apresenta dor ao longo da perna, originando-se na região lombar ou nas nádegas. Esta dor limita o paciente a se curvar ou levantar para uma posição completamente vertical sem um certo grau de desconforto.
A história do paciente sobre o início da herniação do disco nem sempre é um relato sobre causa e efeito. Um esforço violento pode ter precedido imediatamente o início da lombalgia ou da dor na perna, mas muitas vezes o esforço é fraco ou nem lembrado. Pode haver um relato de crises leves e curtas, porém recorrentes, de lombalgia com ou sem irradiação na perna. As crises anteriores podem ter sido violentas, demandando dias ou semanas de repouso ou hospitalização. O paciente pode lembrar que estas crises o faziam ficar "torcido para o lado", curvado para frente, ou incapaz de ficar em pé corretamente. A dor piorava ao se curvar, tossir ou espirrar. Todos estes sintomas implicam numa prévia irritação da raiz nervosa, provavelmente devido a uma hérnia de disco.
Além disto, quem possui a Hérnia de Disco, sente dores e parestesia. As hérnias discais são classificadas em cervicais, dorsais e lombares, de acordo com segmentos na coluna onde a hérnia se desenvolveu. Agora, de acordo com a localização das hérnias, estas podem ser classificadas também quanto a sua localização, estas são medianas, para-medianas, foraminais ou extra-foraminais, ocorrendo:
dor nas costas há meses;
Após esse período, aparece dor numa das pernas;
Dormências e diminuição da força nesta perna, com dificuldade para caminhar;
Com o passar dos meses, o paciente pode notar atrofia na musculatura desta perna;
Dependendo do tamanho da hérnia, e se ela for central, ambas as pernas podem ser acometidas;
Causas
Fatores Etiopatogênicos:
Traumas, infecções, malformações congênitas, doenças inflamatórias e metabólicas, neoplasias, distúrbios circulatórios, fatores tóxicos, fatores mecânicos e psicossomáticos.(SAMARA, 1985).
A hérnia de disco é causada pelo processo de protusão do disco intervertebral por rompimento de suas fibras. Com isso há o risco de pressionar as raízes nervosas no canal vertebral ou infeccionar ou inflamar. Estas lesões, conforme a localização em que se estabelecem, causam os sintomas da Hérnia com dores.
O disco intervertebral é um composto tecido fibrocartilaginoso na formação de fibras concêntricas e suporta e amortece as cargas que recaem sobre a coluna vertebral. Essas fibras guardam em seu centro um líquido gelatinoso e pulposo.
Trauma agudo à região cervical ou lombar, de intensidade suficiente para romper o AF protetor, por exemplo, uma queda Desgaste ao longo do tempo, por má postura, excesso de peso, ou disfunções biomecânicas não corrigidas.
A herniação pode resultar de forças excessivas, esforços repetitivos e tensão prolongada sobre o mecanismo hidráulico ou a presença de um anel defeituoso. Podem também ser encontrados os seguintes fatores ou a combinação deles: esforço anormal sobre mecanismo normal, esforço normal sobre mecanismo anormal, esforço normal sobre um mecanismo normal quando está despreparado para aceitar o esforço.
"Dois mecanismos tentam explicar a maior incidência das anormalidades observadas na parte anterior dessas apófises nos segmentos torácico e lombar da coluna vertebral: o primeiro, por herniação discal intervertebral, como nos nódulos de Schmori, e o segundo, na osteocondrose de Osgoodschlatter". "As forças de tração atuam na porção anterior da coluna lombar por contração do diafragma, atuando em sentido cranial. Esportes que exigem extensão forçada desse segmento vertebral apresentam maior incidência de lesões nas apófises vertebrais".
"Esse fato tem sido descrito em ginastas, tenistas, jogadores de futebol e participantes de luta romana, entre outros".
Tratamento
O tratamento é feito com o objetivo de restabelecer o equilíbrio da coluna comprometido com o rompimento da estrutura discal.
Há dois tipos de tratamento para a Hérnia:
O tratamento tem o objetivo de restabelecer a estabilidade da coluna vertebral comprometida com a ruptura da estrutura discal. Não basta sedar a dor, mas sim restabelecer o equilíbrio da unidade funcional. O tratamento pode ser conservador como repouso, bloqueio anestésico, uso de analgésicos e antiinflamatórios, calor, fisioterapia e reeducação através de exercícios corporais.
Já a cirurgia é aconselhada para garantir o restabelecimento da resistência e estabilidade da coluna vertebral. Sendo esta uma estrutura que suporta grandes cargas, apenas a retirada da hérnia não alcança esse objetivo principal, sendo necessário à fixação dos elementos operados.
Assim, cirurgias de apenas ressecção parcial ou total do disco, estão fadadas ao descrédito, pois em seus resultados a médio e longo prazo os pacientes revelam-se incapacitados para exercer atividades físicas e, na maioria das vezes, há uma reincidência do quadro álgico.
Quando a hérnia ocorre na região cervical, a dor é uma cérvico-braquialgia, ou seja, inicia-se no pescoço e se irradia pelo braço. Além da dor, pode haver alterações da sensibilidade (parestesia).
Tratamento Fisioterapêutico
Objetivos
Recuperar a função, desenvolver um plano de assistência a saúde da coluna e orientar o paciente sobre como evitar recorrências de protusão de disco.
Com a fisioterapia, Adquirimos liberação, relaxamento da musculatura contraturada, fortalecimento dos músculos abdominais e da região dorsolombar e desenvolvimento de apoio muscular ao redor da coluna.
Tratamento Passivo
Calor: utilizar calor superficial para preparo para a massagem.
Massagem: a massagem deve ser aplicada na região cervical, lombar e ombros. A massagem sub-aquática também é recomendada.
Eletroterapia: as correntes dinâmicas, as correntes de interferência e o ultra-som devem ser aplicados nesses pacientes.
Tratamento Ativo
Pacientes que apresentam sintomas graves devem permanecer em repouso no leito e realizar apenas caminhadas curtas em intervalos regulares. A caminhada provoca uma extensão lombar e estimula o mecanismo dos líquidos, promovendo diminuição do edema no disco e nos tecidos conectivos. Se o paciente não conseguir permanecer ereto, deverá utilizar muletas, que melhoram a postura, evitando a postura inclinada para frente.
Para pacientes que não conseguem realizar flexão repetida, devemos evitar esse movimento e enfatizar o tratamento em movimentos de extensão. Procedimentos: em decúbito ventral, colocar travesseiros no tórax do paciente e ir aumentando progressivamente a quantidade de travesseiros até o paciente conseguir se apoiar nos cotovelos. O paciente deve permanecer nessa posição de 5 a 10 minutos, para promover a extensão, permitindo o deslocamento do disco com subseqüente centralização ou diminuição dos sintomas. Se o paciente tolerar esse movimento, deverá realizá-lo várias vezes ao dia.
Para corrigir desvios laterais, procedimento: "coloque o paciente em decúbito lateral, com o lado do desvio torácico para baixo. Um pequeno travesseiro ou rolo de toalha é colocado sob o tórax. O paciente permanece nessa posição até que a dor centralize; então vira para o decúbito ventral e começa a fazer extensão passiva com flexões de braço em decúbito ventral".
Quando o paciente iniciar os movimentos de flexão, ele deve realizar exercícios de protusão anterior. Procedimento: em decúbito dorsal o paciente traz os joelhos até o tórax e mantém essa posição durante alguns minutos, essa posição deve ser repetida várias vezes e progredir, realizando o movimento sentado e em pé, esses exercícios de flexão da coluna diminuem a dor porque alargam os forames.
"A tração pode ser tolerada pelo paciente durante o estágio agudo e tem a vantagem de alargar o espaço discal e possivelmente reduzir a protusão nuclear diminuindo a pressão no disco, ou colocando tensão no ligamento longitudinal posterior".
Orientar o paciente sobre percepção postural, estabilização, exercícios de fortalecimento de tronco, e aumento da resistência à fadiga; além de recomendar exercícios de fortalecimento de membros inferiores para dar suporte ao corpo e para usar o mecanismo corporal. Também devem ser fortalecidos os membros superiores para desviar a sobrecarga do tronco.
Avaliar as atividades de vida diária (AVDS) do paciente, e verificar se elas interferem na patologia, orientar o paciente a evitar posturas de flexão, mas se não for possível, a cada meia hora deverá realizar inclinação da coluna para trás, evitando a progressão dos sintomas.
Tratamento Contra Indicado
Evitar posições ou exercícios que provocam dor, esses devem ser evitados ou substituídos por outros, progredindo gradativamente, respeitando o limite de dor e a evolução do paciente.
Prevenção
O paciente deve evitar qualquer postura por tempo prolongado, realizar freqüentemente exercícios para manter a ADM normal, gerando uma postura equilibrada.
Evitar hiperestender o pescoço ou deixar a cabeça numa posição protraída ou em inclinação para frente por períodos prolongados. Realizar exercícios de fortalecimento, para evitar fadiga, muscular, fornecer um suporte para a coluna lombar, evitando o reaparecimento dos sintomas.
Retorno a Atividade
O paciente só poderá retornar às atividades quando estiver totalmente assintomático.
O paciente irá retornar as suas atividades gradativamente, iniciando apenas com trabalhos para sua readaptação e posteriormente, retornando à sua atividade normal.
Felizmente, na grande maioria dos casos, as dores não são devidas a problemas graves, e ficam curadas com um tratamento simples e alguns cuidados, mas é necessário se fazer um diagnóstico correto para que se possa instituir um tratamento eficaz e adequado ao caso. Às vezes se precisa repouso e suspensão de atividades físicas e até profissionais, e também o uso de medicamentos específicos para combater a dor, inflamação, contratura muscular e compressão de nervos, se estiver presente. Medidas domésticas como gelo em alguns casos e compressas em outros, podem ser útil, um programa adequado de fisioterapia também pode ser prescrito, a fim de promover o fortalecimento muscular de suas costas e abdome, exercícios de alongamento e postura e muitas vezes, R.P.G. (Reeducação Postural Global). Alguns casos mais graves dependendo da patologia, idade e condições clínicas do paciente, pode necessitar tratamento cirúrgico, para remoção de hérnias, tumores, correção de fraturas, escoliose severa, estabilização de listeses etc.
Estar fisicamente ativo não significa exercitar-se até o ponto de ficar com o corpo dolorido. Cada dia mais, os especialistas sugerem que despender pouco tempo em alguma atividade física traz benefícios para seus ossos, reduz dor nas articulações e nos músculos, aumenta a mobilidade e equilíbrio, diminuindo conseqüentemente o risco de queda e fraturas e, além disso, desacelera a perda de massa óssea, inevitável com o avançar da idade. No entanto, do mesmo modo que é importante manter-se ativo, é fundamental fazê-lo de maneira segura. Desse modo, algumas dúvidas surgem e as principais são abordadas a seguir.
Se há uma condição crônica afetando seus músculos ou articulações, a falta de exercícios físicos pode piorá-la, ou pelo menos tornar mais difícil conviver com ela. Naturalmente, não deverá se exercitar durante uma crise, ou executar exercícios que causem dor em alguma parte de seu corpo, mas adotar um programa de atividade regular, como natação ou hidroginástica, só trará benefícios.
Somente trinta minutos diários de atividade física moderada são suficientes, sendo que esse tempo pode ser dividido em quinze minutos pela manhã e quinze minutos à tarde. A atividade física não deve ser vigorosa. Na realidade, é melhor a atividade moderada e mesmo a de baixa intensidade do que não se exercitar. Parando de se exercitar, os benefícios adquiridos começam a desaparecer em duas semanas e se perdem por completo em oito meses. Lembrando que nunca é tarde para começar a exercitar-se. A atividade física é especialmente importante para pessoas idosas, podendo ajudá-las a obter maior independência.
Em geral, pessoas com problemas de dor nas costas, nos ossos e articulações evitam a atividade física, por temerem a dor. Com o início regular de exercícios, pode ocorrer alguma dor nos músculos, mas ela desaparecerá à medida que sua atividade for se tornando regular. Comece os exercícios lentamente, com poucas repetições e vá gradualmente aumentando.
Correções Posturais
Orientação Postural
A postura é um fator importante no dia a dia, para que possamos evitar as dores musculares e articulares. A má postura por si só causa dor, ainda mais se estamos realizando uma tarefa em situação de má postura, dormindo em colchão inadequado, e pior ainda, em posição incorreta. Situações no dia-a-dia podem evitar diversos fatores que podem gerar lesões ou desvios que, juntamente com a dor, propiciarão desconfortos e problemas futuros. A má postura pode ser evitada com simples atitudes que serão listadas abaixo:
Ande o mais ereto possível, (imagine-se caminhando equilibrando um livro na cabeça) endireite seu corpo, olhe acima do horizonte ao andar.

Evite dobrar o corpo quando, estando em pé, realizar um serviço sobre uma mesa, balcão, bancada, levante o que está fazendo.
Quando estiver sentado, não cruzar as pernas, manter as costas retas, usar todo o assento e encosto.

Dormir sempre de lado, com as pernas encolhidas, travesseiro na altura do ombro, não muito macio que mantenha a distância do colchão, usar colchões com densidade adequada a seu peso e altura. (D 23, 28, 33, etc) Para casais, existem colchões com densidades diferentes em cada lado.(D 28 com D 25, D 33 com D 28 etc) Cama com estrado firme, e que não deforme com o seu peso.

Evitar levantar pesos do chão, acima de 20 % do seu peso corporal, abaixe-se como um halterofilista.
Não colocar pesos acima dos ombros e cabeça em prateleiras altas, use um banco.
Não carregue bolsas pesadas inutilmente, durante o dia todo. Não carregue bolsas de um mesmo lado, divida o peso, carregando com os dois braços.

Evitar torções do pescoço ou do tronco, evite assistir TV e ler na cama.
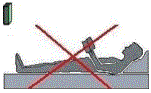
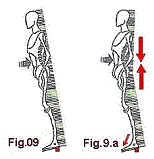
Evitar uso prolongado de sapatos altos, eles além de provocar dores nas costas por interferir no centro de equilíbrio do corpo (fig. 9)e conseqüente esforço muscular para equilibrar, (fig.9.a) também sobrecarregam a parte anterior no pé, provocando (especialmente se forem do tipo "bico fino") ou piorando o joanetes, provocando dores por sobrecarga nas cabeças dos metatarsianos (ossos da parte anterior do pé) e também tendinites.
Evitar atender ao telefone ao mesmo tempo em que realiza outras tarefas, provocando torções excessivas e desnecessárias no tronco.
Alongamentos

Deitada com os pés apoiados no chão e a coluna lombar encostada no apoio. Entrelaçar os dedos e levar os braços esticados em direção oposta ao corpo. Mantenha o alongamento por 10 segundos e relaxe.

Em pé mantendo os pés ligeiramente afastados e joelhos soltos, solte o corpo para frente sem tensões. Sinta o alongamento dos músculos posteriores da perna e coluna. Mantenha o alongamento por 15 segundos e volte à posição inicial, endireitando o corpo de baixo para cima, sendo a cabeça a última parte a se endireitar.

Em pé, quadril encaixado, joelhos soltos, leve os braços estendidos para cima. Mantenha o alongamento por 10 segundos e relaxe.

A partir da posição inicial do exercício anterior, incline o corpo para um lado. Mantenha o alongamento por 10 segundos e relaxe. Faça o mesmo para o outro lado.

Deitada com as pernas flexionadas e com os pés apoiados no chão. Certifique-se que a coluna lombar esteja totalmente encostada no apoio. Com o auxílio de uma toalha em volta de um pé, estique uma das pernas de forma que a coxa fique em ângulo reto com o quadril. Os músculos do pescoço e ombros devem permanecer relaxados. Sinta o alongamento dos músculos posteriores da coxa e da barriga da perna. Mantenha o alongamento por 15 segundos e relaxe. Repita o exercício com a outra perna.
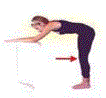
Incline o corpo e apóie os braços sobre uma mesa, mantendo o quadril fletido, joelhos soltos e a região lombar reta. Estenda os joelhos suavemente. Certifique-se que sua coluna esteja reta, pois este exercício mal feito poderá afetar a sua coluna. Mantenha o alongamento por 20 segundos e relaxe, levantando o corpo lentamente, de forma que a cabeça seja a última a se endireitar.
Bibliografia
ADAMS, J.C.;HAMBLEN, D.L. Manual de fraturas e lesões articulares. 10. Edição. Porto Alegre: Editora Artes Médicas. 1994. Do à sua atividade normal.
BARROS, Tarcísio E. P. e outros. Lesões da Coluna vertebral nos esportes. Revista Brasileira de Ortopedia, São Paulo, v. 30, nº 10, Outubro, 1995.
CAILLIET, R. Lombalgias: síndromes dolorosas. São Paulo: Editora Manole: 1979 ·p.96- 111.
EITNER, D.; e outros. Fisioterapia nos esportes. São Paulo: Editora Manole, 1984.
KISNER, C.; COLBY, L.A. Exercícios Terapêuticos: fundamentos e técnicas. 3a. Edição. São Paulo: Editora Manole. 1998.
MELLION, Morris B. e col. Segredos em medicina desportiva. Porto Alegre: Editora Artes Médicas. 1997.
CLÍNICA MAYO. Guía de autocuidados (Soluções a los problemas cotidianos de saúde). España, Plaza & Janés, 1999.
BERKOW, Robert; BEERS, Mark H. et al, Manual Merck de informação médica para o lar. Barcelona, Océano, s/f.
Manual Diagnóstico e Estatístico de Transtornos Mentais. Diretor geral da edição: Pierre Pichot, Editora Artes Médicas, 1995.
KAPLAN, Harold I.; SADOCK, Benjamin J. et al, Manual de Psiquiatria, Porto Alegre, Artmed Editora, 1998.
BISCHOFF RJ, RODRIGUEZ RP, GUPTA K, et al: A comparison of computed tomographymy elography, magnetic ressonance imaging and myelography in the diagnosis of herniated nucleus pulposus and spinal stenosis. J. Spinal Dis 1993; 6: 289-295.
LONG DM: Decision making in lumbar disk disease. Clin Neurosurg 1991; 39: 36-51.
SHVARTZMAN L, WEINGARTEN E, SHERRY H, et al: Cost effectivenees analysis of extended conservative therapy versus surgical intervention in the management of herniated lumbar intervetebral disc. Spine 1992; 17: 176-182.
SOTIROPOULOS S, CHAFETZ N, LANG P, et al: Differentiation between postoperative scar and recurrent disk herniation: Prospective comparsion of MR, CT and contrast enhanced CT. AJNR 1989; 10: 639-643.
CECIL. "Tratado de Medicina Interna" 2o Edição. São Paulo, 1992.
GUYTON, A.C. "Tratado de Fisiologia Médica".6º- edição,Rio de Janeiro,1984.
O'SULLIVAN, S.B. & SCMITZ, T.J. "Fisioterapia - Avaliação e Tratamento" . 2o Edição. Manole. São Paulo, 1993.
RODRIGUES, E.M. & GUIMARÃES, C.S. "Manual de Recursos Terapêuticos" Revinter. Rio de Janeiro, 1998.
UMPHRED, D. A. "Fisioterapia Neurológica". 2o edição. Manole, 1994.
Adorei a matéria, mas tenho uma pergunta, eu já operei as duas mãos por Tendinite, tenho túnel do Carpo e Síndrome de Guion na mão direita, operei a cervical 2 hérnias em 2006, por fortes dores nos braços, não consegui como acidente de trabalho, mesmo sendo preposta de uma grande empresa, chegando a fazer 25 até 30 audiências por dia, e tendo que digitar todas as minhas audiências, isso quando tinha mutirão que tínhamos que ajudar, mesmo reabilitada, era taxada como a unica que reclamava. Bem o tempo foi passando , dores nas pernas, fadiga ao subir escada, dores fortes nas costas, não teve jeito, pois sentia e ainda sinto dormencia e dores e cansaço nas pernas, não consigi caminhar sozinha, tenho medo de cair, depois que operei em 2015 já cai 3 vezes, em casa fico mais segura, mais na rua não saio sozinha, o INSS, além de não reconhecer como acidente, não me concede o beneficio. Pergunto, é ou não é Doença ocupacional?
ResponderExcluirsó faltou a conclusão falando sobre o proposto no titulo, (pode ou não ter origem no trabalho) !!!!!
ResponderExcluirBoa tarde,eu fiz esforço excessivo fiquei com muitas dores na cervical e no braço direito não conseguia mexer o pescoço, descobri que tenho hérnia discal,é considerado acidente de trabalho? Obrigado
ResponderExcluirHérnia discal é considerado doença profissional?
ResponderExcluir